A coleta é feita através da masturbação, para tanto os laboratórios fornecem estímulos visuais: como filmes e revistas. Na hora da coleta, é muito importante que o paciente ejacule dentro do frasco e não faça uso de lubrificantes, pois essas condições interferem no resultado do exame.
Esse material é enviado ao laboratório, onde é feita uma avaliação descritiva do sêmen, enfatizando principalmente a motilidade (ou seja, a capacidade de se mover) e a morfologia (características físicas) do espermatozóide. Primeiro eles avaliam as condições físicas do sêmen, como o volume, viscosidade, liquefação, coloração e pH (medida que termina a acidez de um material). Então, a análise se torna microscópica, verificando a concentração de espermatozóides, qual a motilidade total e progressiva, a vitalidade desses gametas e se está tudo certo com sua estrutura. Também são medidas as quantidades de leucócitos no esperma (células de defesa do nosso corpo) e de compostos como ácido nítrico e frutose.
O resultado de um espermograma, porém, não é definitivo. Normalmente são pedidos dois exames com 15 a 60 dias de intervalo. Se os resultados forem semelhantes, há um diagnóstico. Se houver alguma diferença, o médico pode pedir uma terceira coleta, para não deixar nenhuma dúvida.
O essencial é que o paciente tenha abstinência sexual de 2 a 5 dias. No caso, não apenas o sexo, como também a masturbação e qualquer outra ação que cause ejaculação. Não é necessário jejum alimentar nem nenhum outro tipo de cuidado.
⤷ Recomendações pós-exame pós a coleta não há nenhum cuidado específico que o paciente precise seguir. Ele pode voltar à sua rotina normalmente.
Valores normais
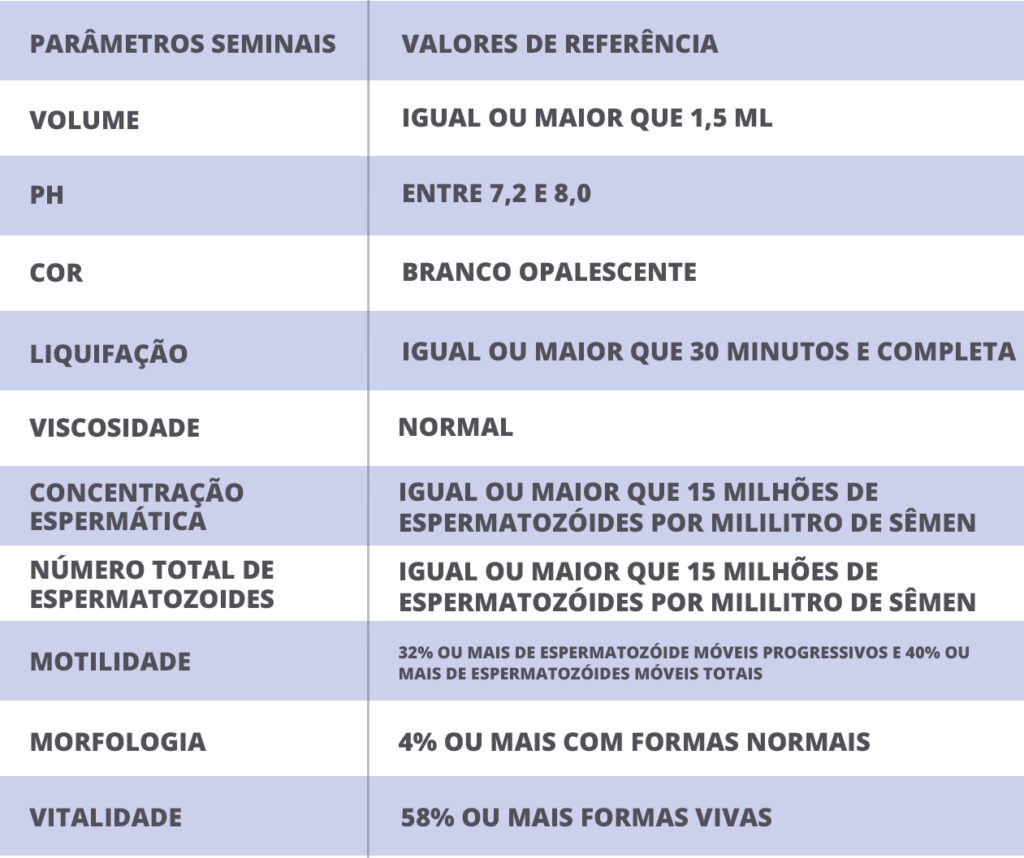
Fonte: World Health Organization: WHO Laboratory manual for the examination and processing of human semen, 2010.
Diagnóstico varia conforme a alteração do quesito observado.
Volume: Se o valor for menor do que 1,5 ml significa o quadro de hipospermia, ou seja, o homem não tem grande quantidade de esperma por ejaculação, e isso pode dificultar sua fertilidade. Isso pode ocorrer porque há alguma obstrução no canal seminal, infecção ou insuficiência vesicular.
Quando o volume é muito alto, ou seja, ultrapassa 5 ml, lança-se a suspeita de que há alguma infecção nas glândulas anexas ou tumores na próstata ou vesículas. Mas se esse valor vem acompanhado de baixa vitalidade dos espermatozóides e redução no ácido nítrico e frutose, pode ser apenas um reflexo de abstinência sexual por mais de 7 dias. Esse excesso é chamado de hiperespermia.
Muitas vezes pode haver também a ausência de ejaculado, a chamada aspermia, que pode ocorrer por alguma obstrução no caminho do sêmen ou devido a ejaculação retrógrada.
pH: Essa medida indica a acidez do sêmen. Uma substância é ácida quando o valor é menor do que 7, e quanto menor o número mais ácida ela é. O pH considerado normal do esperma é maior do que 7,2 e menor do que 7,8. Menos do que isso pode indicar alguma obstrução dos canais seminais. E mais do que isso indica algum problema na próstata.
Cor: A coloração normal é parecida com uma clara de ovo. Se ela estiver amarelada, pode significar alguma infecção, e se estiver avermelhada demonstra algum problema na próstata, benigno ou maligno.
Liquefação: A liquefação, estado em que o sêmen fica líquido, ocorre normalmente em 60 minutos. Menos de 30 minutos pode indicar alguma disfunção na próstata.
Viscosidade: Ela é considerada normal quando, ao ser gotejada, forma filamentos de mais de 2 centímetros. Se o sêmen for mais consistente do que isso, pode ser sinal de uma inflamação na próstata ou disfunção nas vesículas seminais.
Número de espermatozoides: Muitas vezes o problema pode estar na quantidade de gametas do homem: se a contagem for abaixo de 15 milhões por mililitro, condição chamada de oligozoospermia, isso significa que há poucos espermatozóides no sêmen, o que pode ocasionar uma maior dificuldade na fecundação. Pode haver também a ausência de gametas, a azoospermia.
Alguns homens podem apresentar também a polizosspermia, ou seja, um número maior do que 200 milhões de espermatozóides por ejaculado. Essa condição é rara, mas não significa um problema de fertilidade.
Atualmente estima-se que cerca de 20% das causas de infertilidade são desconhecidas. Casos onde o casal não consegue engravidar após um ano de tentativas e o resultado de seus exames são normais podem acontecer e são especialmente difíceis para os pacientes e médicos, que devem superar uma barreira oculta para obter o sucesso do tratamento de fertilidade que já tem inclusive nome: ISCA (Infertilidade sem causa aparente).
Com o avanço de técnicas e estudos genéticos na medicina reprodutiva, parte das causas de infertilidade até então desconhecidas começam a ser identificadas. É o que ocorre com a fragmentação do DNA espermático, que pode coexistir com resultados normais do espermograma, teste que avalia o volume, morfologia e motilidade dos espermatozoides.
A Fragmentação do DNA espermático pode levar ao fracasso da Fertilização in Vitro, ao aborto de repetição ou nascimento de bebê com cromossomopatias. Essa fragmentação pode ser provocada por fatores internos como a presença de uma Varicocele, a produção de radicais livres ou apoptose, por exemplo, ou também fatores externos, onde a exposição ao calor intenso, uso de drogas e inclusive poluição, podem provocar alterações na qualidade dos espermatozóides.
Incluir estudos genéticos somente após fracassos anteriores na Fertilização in Vitro está deixando de ser uma prática, já que os diversos exames genéticos existentes permitem que o primeiro ciclo de tratamento ofereça mais chances de sucesso.
Em um tempo não muito distante, onde não existia tecnologia para identificar fatores genéticos que inviabilizavam a gravidez ou estes eram pouco acessíveis, grande parte dos pacientes não tinham condições de contar com um diagnóstico preciso antes de iniciar o tratamento. Hoje, com o aprimoramento constante e uso de técnicas mais acessíveis, vale a pena investir nos diagnósticos que podem aumentar as chances de gravidez em primeiro ciclo de tratamento com um benefício emocional e inclusive financeiro importante para os pacientes.
A técnica de fragmentação do DNA espermático utilizada hoje em dia é mais um caso de teste genético que ficou mais acessível, além de explicar fatores desconhecidos da infertilidade e possibilitar que os pacientes consigam seu objetivo de engravidar.

© FertWay Reprodução Humana. Todos os direitos reservados.